2019年12月に突如出現した新型コロナウイルス(以下、SARS-2ウイルス、あるいは単にウイルス)は、世界的な大流行(パンデミック)を引き起こし、この4年の間に世界の人口の1割近い~7億人に感染し、~700万人の命を奪った(注1)。日本では、記録された感染者だけでも~3400万人、死者~7.5万人にのぼった(2023.5.14現在、以後記録無し)。
今、ようやく感染は終息しつつある。これは、感染して免疫ができた人が人口の大部分を占めて、集団免疫が成立した(ウイルスは免疫の無い未感染者をみつけられなくなった)からだと思われる。
人類はSARS-2ウイルス感染にどう対処したか
戦いすんで、世間は日常をとりもどした。この間、新型コロナについて膨大な観察や知見が得られた。そこで、学術誌に論文として発表されたデータ(事実)をもとに、この間にSARS-2ウイルスの感染について私たちは何を知ったのか(赤字)、何が問題だったのか検証的にふりかえり、次のパンデミックへの対処(青字)を考える(注2)。
なぜパンデミックとなったか――多数の無症状感染者――
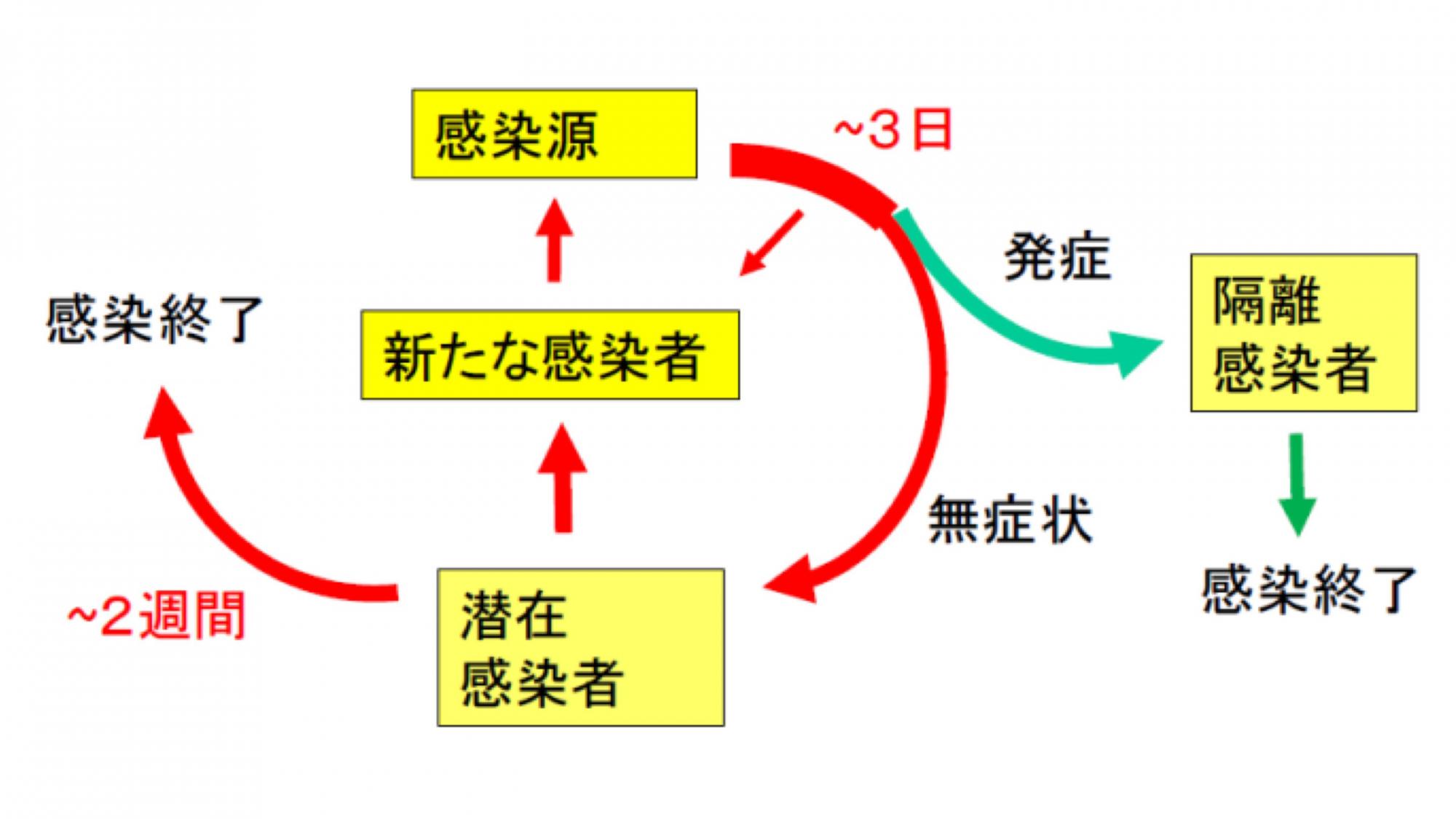
それは、このSARS-2ウイルスの日和見的な発症による。つまり、感染したことに気がつかない無症状の感染者が多数いた、しかもその多くが活動範囲の広い20~50才だった、ということによる。発症すれば隔離されて回復(その時には体内のウイルスは全滅している)するか、あるいは死亡して、そこで感染は終わる。しかし、無症状の潜在感染者は、本人も周囲も感染に気が付かず、ウイルスを排出しながら動きまわり、あらたな感染者を生み出した。そしてその新たな感染者のうち半数くらいはまたしても無症状で隔離されることなく周囲に感染を広げた。こうしては感染は急速に世界にひろがった。
したがって、パンデミックを起こすのは、感染したら旬日をおかず必ず発症するようなウイルスあるいは細菌ではない。感染しても気がつかず動き回る無症状感染者を多数生み出す病原体である(注3)。
今後、新しい感染症が発生したら、無症状感染者を生じる感染症かどうか、いちはやく調べて対策する必要がある。
「封じ込め」で感染終息が可能なのはごく初期だけだ
ある場所に新しい感染症が発生した時、感染経路をたどって、感染者(および周辺の者)を全員隔離すればウイルスは封じ込められて消滅する。しかし、2019年12月に中国の武漢でSARS-2ウイルスが出現したときに、中国政府は封じ込めに失敗した。その後の経過は、いったんウイルスが市中に放たれれば、無症状感染者をもれなく検出することは困難であり、封じ込めはできないことを示している。
将来、今回のようなパンデミック病原体がある局所地域に出現した時の行政的な措置は(ほとんど中世と同じであるが)次のようになる。
①即座にその地域を封鎖して人の出入りを止める
②感染経路をたぐって感染者を隔離する
③これを感染者ゼロ(ウイルス消滅)になるまで続ける
国境閉鎖は感染のピークを遅らせるが早晩突破される
また、パンデミックが始まってしばらくの間、韓国、台湾、ニュージランド、は海外(外国)からの人流を非常に厳しく制限し、感染をほとんどゼロに近いレベルに抑えこんでいた。しかし、いったんこの国境閉鎖に小さな穴が開くと、感染は爆発的に広がってすぐに感染先進国と同じレベルになってしまった。もちろん、だからと言って国境閉鎖の水際作戦が無駄だったわけではない。感染のピークを遅らせて、ワクチンの開発、治療法の改良、ウイルスの弱毒化、などを待つ時間かせぎになったからである。しかし、国境閉鎖で最後まで国内の感染者をごく少数におさえたまま世界的な感染終息を待つことは無理だろう。結局、蔓延は免れないと覚悟して準備すべきである。
唾飛沫で呼吸器感染が起きた
どんな時に感染が起きたか、起きなかったか、何百何千という事例が報告された。私の知る限り、人々が集って飲み、喰い、しゃべり、歌うとき、つまり唾飛沫(くしゃみや咳の場合は鼻汁飛沫も)が飛び交う状況で、感染はおきた。逆に、感染が起きなかった(起きたという報告がない)のは、電車の中、スーパーマーケットの中、展覧会、音楽会、などである。どこも、唾飛沫の飛ばない環境である。したがって、唾飛沫を飛ばさず、他人の唾飛沫を吸わなければ、感染は起こらなかった(注4)。将来、また今回の新型コロナのように呼吸器感染によるパンデミックが発生した場合、唾飛沫感染を防ぐことがもっとも重要である。
「空気感染」はなかった
唾の飛沫を吸い込むことで感染することは、今回のパンデミックのかなり初期から明白だったと思うが、感染防御においてこれが最も重要な、もっとも注意すべきことだ、という強調がなかった。その理由の一つが、多くの専門家が(そして世界保健機構WHO、米国疾病予防管理センターCDCまでもが!)、SARS-2ウイルスは空気感染(エアロゾル感染、airborne transmission、0.005 mm以下の粒子による感染)する、と強調したことによる。空気感染と言えば、まるで煙や霧のように、ウイルスが空中にただよっていて、その空気を呼吸するだけで感染する、と恐怖を感じる(注5)。
しかし、私の知る限り、確定的に空気感染を証明した論文は一つもなかった。感染者がいた部屋あるいはエレベーターに後から入った人が感染したという例はなかった。空気感染があるなら、屋外でも感染が頻発するはずだが、そういう報告もなかった。ほぼ全ての感染が屋内で発生した。しかも多くの場合、感染者に手の届くような距離で発生した。空気感染を主張する論文もあったが、内容をよく検討すると唾飛沫感染と考えてもよいケースだった(注6)。
大体、感染源の人の唾のウイルス含量(多くても108ウイルス/ml)から考えて、長く空中にただよう微小な唾飛沫(直径 0.005 mm、体積~10-10 ml)にはウイルスはほとんど含まれていない(飛沫100個に1個のウイルス)。感染をもたらすようなサイズ(直径 ~0.05mm以上)の唾の飛沫はすみやかに地面に落下するので遠くには飛ばない。床から空気が上昇するような不適切なエアコンでもない限り、数メートル離れた人が感染するチャンスはほとんどないはずである。
ロックアウトなしの感染抑制は可能だったろう
唾飛沫感染を防ぐ施策に集中しないで、とにかく人流を止める、という政策は第3波、第4波、と流行と鎮静をくりかえす原因となった。確かに、移動制限、外出抑制、在宅勤務、「三密回避」などのロックアウトは厳しければ厳しいほど感染抑制に効果があった。しかし、厳しいロックアウトは人々の社会経済生活に大きな無理をもたらし、長く続けられなかった。そこで、鎮静化を待って制限を緩和すればまた流行が始まった。結局、第8波までその繰り返しだった。唾を飛ばさない、唾を吸い込まない、ということを徹底して訴えて行動注意と必要な施策をすれば、ロックアウトのようなことをしなくても、感染のレベルを(ゼロにはできないが)医療崩壊を起こさない程度に低く保つことができたのではないか。
消毒や手洗いでは感染は防げない
消毒と手洗いに費やされた労力は大変なものだった。レストランでは客がいれかわるたびにテーブルをアルコール消毒し、どこの店に入るにも入り口の消毒液スプレーで手を清拭した。電車のつり革を握る人はほとんど見かけなくなった。しかし、そうしても感染はおかまいなしに起きた。消毒や手洗いによって確かに感染が抑えられた、という実証報告はなかった(注7)。
考えてみても、消毒や手洗いは感染防御にほとんど役立っていなかったのではないか。たとえ、手指にウイルスを含んだ他人の唾飛沫がわずかに付着したとしても、ウイルスは皮膚を突破できないのでそのままでは全く無害である。手指に付着した他人の唾をていねいに舐める、あるいは指を鼻の穴に突っ込むなどしないかぎり感染の可能性は無い。また、テーブル表面に付着した唾飛沫が口腔、鼻孔に入り込むのはさらに難しい。表面の唾飛沫がまだ乾かないうちに手指がそこに触れてウイルスが付着したとして、その手指が今度は鼻や口の中の粘膜に触れてそのウイルスを粘膜に移動させなければならないのである。
次のパンデミックでは、消毒と手洗いで感染を防ぎましょう、というようなアピールはやめたらいい。
マスクは感染防止に有効だった
何人かの免疫学者など専門家が、ウイルスは小さい(0.0001 mm)のでマスクの網目(~0.01 mm)を自由に通り抜ける、感染は防げない、と主張した。「専門家」がこんな初歩的な間違いを言うことに私は驚いた。感染性のウイルスは裸で飛んでくるのではなく、唾粒子(>~0.05 mm)に含まれて飛んでくる。唾粒子は水溶液であり、水溶液はマスクの繊維に触れれば吸収される。マスクの何層もの繊維網を通過する気体は乱流となり、小さな粒子でも繊維に接触する。実際にマスクが唾粒子の通過を阻止する効果があること、感染を防ぐ効果があることは実証されている(注8)。
「うがい」による感染抑制
会食などの機会に無自覚無症状の感染者の唾の飛沫が近くの者を感染させる、としたら、その感染者の唾液からウイルスを一掃したらいい。それには「うがい」がいい。最大の感染機会は会食だったから、会食を始める前に全員が水を含んで唇を閉じたままうがいして、そのまま飲み込んでしまえばいい。ウイルスは胃酸で変性し消化器からの感染はない。水の代わりにウイスキー(アルコール分は37%以上ある)あるいはアルコール分の高い焼酎(普通の焼酎は25%)でうがいすればもっといい。ウイルスは30%アルコールで30秒で変性し全滅するからである(注9)。うがいによる感染防止効果については、残念ながら、専門家に話しても相手にされない。専門家はうがいの感染抑制効果を実験で確かめてほしい。
ワクチンの功績:重症者と死亡者を大きく減らした
ワクチンは効いたのか、効かなかったのか、事実に基づいて検討する必要がある。ワクチン未接種の人とくらべて、ワクチン接種した人は感染しても重症化や死亡することが少なかった。たとえば、接種していない人が感染した場合とくらべて、2回ワクチン接種をした人が感染した場合、重症化する率は約半分になっていた。3回ワクチン接種をした人は、約8分の1に減少していた(東京都の資料)。米国の高齢者のケアハウスの例では、2回接種者の新型コロナ死亡率は未接種者の約30%だった(注10)。
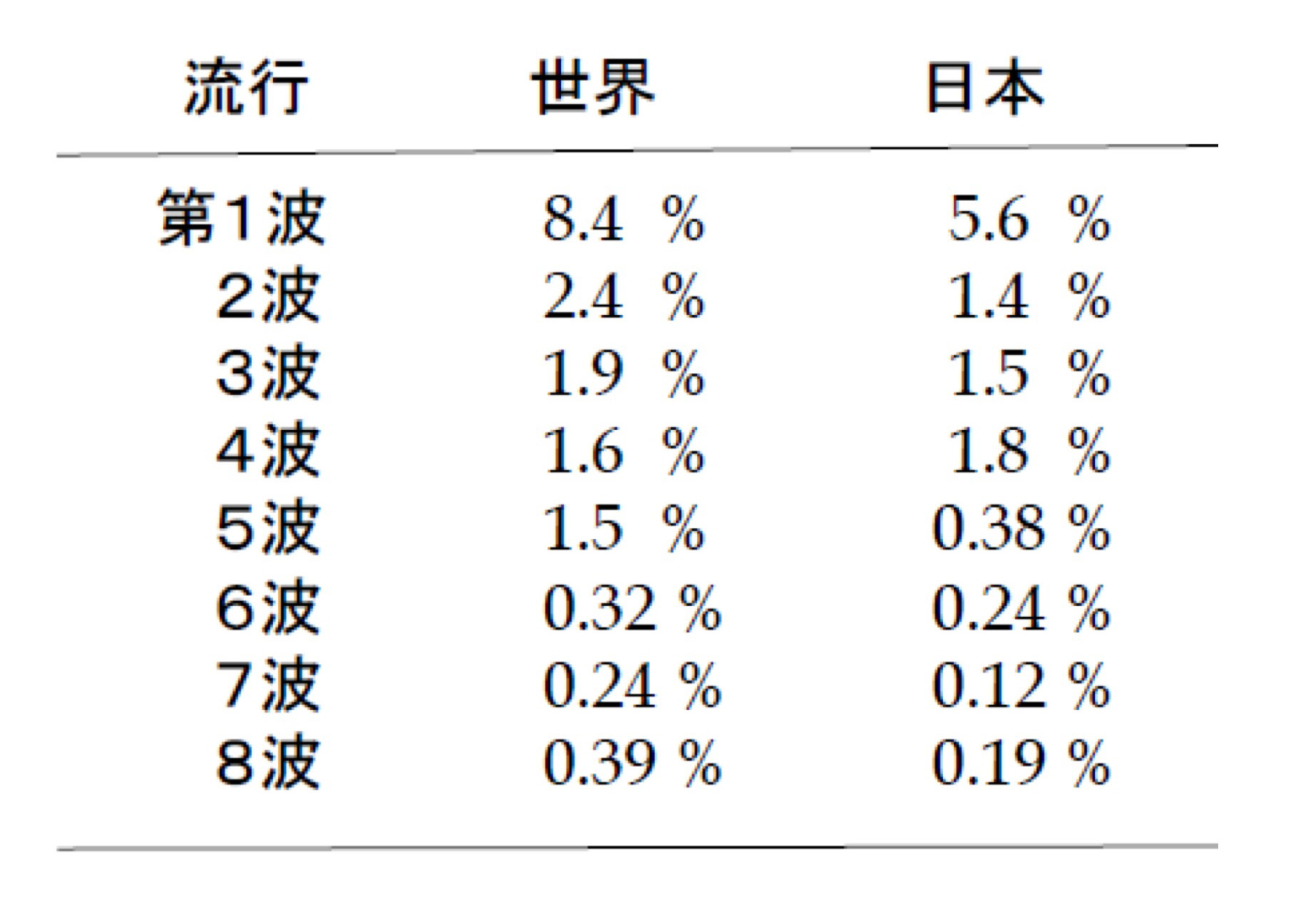
上の表は、新型コロナによる死亡率(死亡者/感染者)の推移である(公開データから吉田が算出)。世界でも日本でもパンデミック初期の第1波の死亡率は、第8波になると20分の1くらいに減少している。この減少には、治療法の進歩、医療体制の整備、そしておそらくウイルスの弱毒化、などが貢献しているだろう。しかし、それだけではない。日本の場合、第5波で死亡率が激減(第4波の約1/5)しているのが目立つ(世界の場合は第6波で大きく減少)。ワクチン接種が大きく進んだのは第4波と第5波の間だったから(次項の図)、この死亡率の画期的な減少はワクチンのおかげだと思われる。もし、死亡率が1%を超えたまま第5波以降の感染がおきたら、日本の死者は30万人を超えただろう。ワクチンの功績は偉大だったのだ。
ワクチン:しかし結局、接種を受けた人も感染した
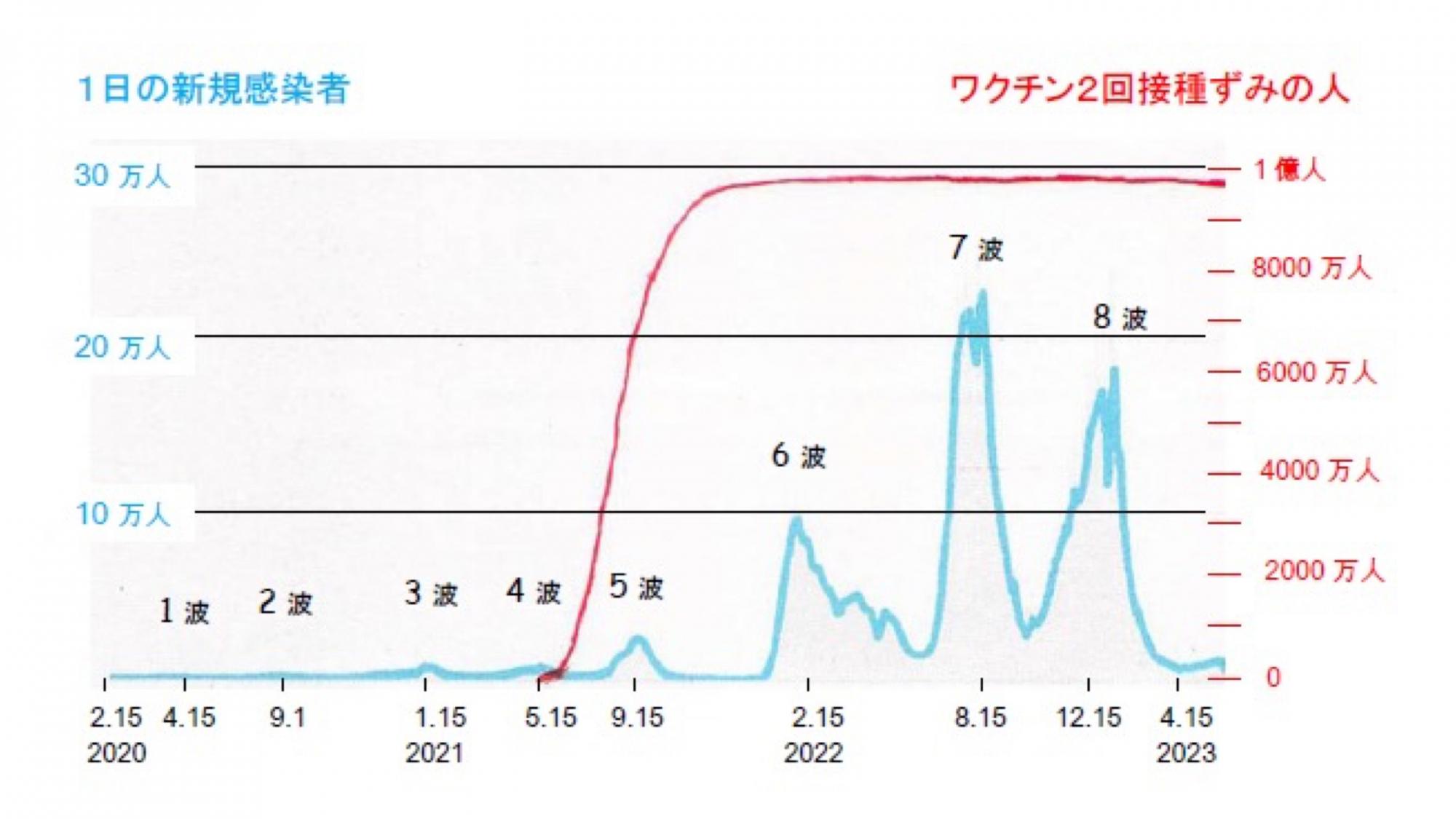
では、ワクチン接種したら感染しなくなるか、というと、そうではなかった。当初、このパンデミックを終息させることができるのはワクチンだ、と思われた。私もそう思った。ワクチンのメーカーは4万人のテストの結果mRNAワクチン接種で94-95%の感染予防効果が期待できると発表した。みな、争うようにしてワクチン接種を受けて、日本では2021年の年末には全人口の77%(9980万人)が既に2回のワクチン接種を終えていた(1回接種を受けた人はほぼ全員2回目の接種を受けている)。
にもかかわらず、2022年になるや、1日数万人の感染者がでる第6波の感染が始まり、続いて最大の第7波(8月)、第8波(12月)の感染が襲った。実に、総計約3400万人の日本の感染者のうち3150万人(93%)が2022年以降に発生している。記録に残らない無症状感染者を加えれば、2022年以降おそらく4000~6000万人くらいの感染者が発生しただろう。その大部分は既に2回ワクチン接種をうけていた人々なのである。
これからわかるのは、ワクチンを接種しても最終的に感染を防ぐことはできなかったし、ワクチンによって集団免疫が成立することもなかった(注11)、という事実である。
ワクチン:接種1~2回では結局、感染する
メーカーの言うように、本当にワクチン接種者は感染しなくなるのだろうか。現実には、1回接種者の感染予防効果はわずか10%、2回接種者でも30%程度である(東京都の発表資料、他の資料でも低い予防効果)。メーカー主張の95%とは全然違う。違いの原因のひとつは、ワクチンを1回接種しただけでは高い抗体価(SARS-2ウイルスの感染力を無くする中和抗体分子(IgG)の血中濃度が高い状態)は2-3カ月しか保たないことだろう。半年たつと接種の効果はほとんど消失する。2回目接種後も同様に抗体価はすみやかに減衰する。接種して数カ月すれば、接種の効果は消え失せて、未接種者と同じように感染するのである。
ワクチン:3回以上で感染のリスクはかなり減る
接種の効果は半年たらずで消失するので、半年ごとに接種をくりかえすことが推奨された。やれやれ、これでは(実際に自然感染するまで、あるいは感染終息するまで)何度でも接種しなければならない・・・私も7回接種した。
一体、何回接種すればいいのか、3回、4回と接種した人の抗体価の減衰の調査や実際の感染データは極めて少ない。ようやく見つけた東京都の総合医療研究所の研究では、ワクチンの3回目接種では、接種してから7ヵ月後においても、2回目接種の同時期(7ヵ月後)よりも抗体価が高く維持されていた。実際、3回接種者の感染者数は、未接種の人の5分の1だった(注12)。4回の接種ではさらに少し改善されている。しかし、3回、4回以上接種しても、抗体価は徐々に下がっていくのは避けられないようである。
結局、SARS-2ウイルスは人類の世界を席捲征服した
新型コロナは人口の大部分に感染して、集団免疫にいきついてようやく終息した。ロックアウトなどのどんな行政措置も、ワクチンなどのどんな科学的医学的措置も、結局、集団免疫以前のどこかの段階で感染拡大をくい止めて感染終息にもっていくことはできなかった。つまり、SARS-2ウイルスは人類の世界を席捲征服したのである。戦争に例えれば、ヒトはSARS-2ウイルスに敗北した。
遅かれ早かれ新しい病原体が出現し次のパンデミックが襲来するだろう。その時、科学医学の対抗策が今のままなら、また何億もの人間が感染し何百万人も死者が出て、やっと感染が終わることになる。次の襲来までの戦間期に開発しておかなければならない武器は何だろう。これは、将来の何百万人もの生死のかかった課題なのだ。感染抑制について2つ述べる。
1.次世代ワクチンあるいはウイルス増殖阻止法
重要な鍵は、ウイルス増殖を阻止する方法、あるいは、もっと効力のある持続性のいいワクチンを開発できるかどうか、だろう(注13)。望みのありそうな報告を2つ挙げておく(注14)。
一つは偽ウイルス粒子に感染細胞をのっとらせる方法である。SARS-2ウイルス感染細胞に小さなRNAを送り込み、SARS-2ウイルスの酵素や殻タンパク質を横取りしてSARS-2ウイルスの増殖を妨げながら病原性のないウイルスを大量に作らせて増殖させ、近くの細胞に「感染」してそこでもSARS-2ウイルスの増殖を妨げる、というやり方である。これはワクチンとは言えないが、一回の接種で効果はずっと続くことが期待される。
もう一つは、鼻腔に直接、乾燥したウイルスタンパク質を含む粉を吹き付ける方法である。SARS-2ウイルスが最初にとりつくのは鼻腔(上気道)と(おそらく)肺の気道の粘膜であって、そこで働くIgAがウイルスを撃退してくれるのが最善である。しかし、今までのワクチンはそれがうまくできなかった。抗原となるSARS-2ウイルスのタンパク質を多孔質の粒子に染み込ませたうえで乾燥してそれを鼻から吸入すると1回の吸入で長い効果が得られるだろうという。
どちらの方法も、ヒトの治験はまだであるし、おそらく安全性や効果など解決すべき問題が出てくるだろう。しかし、もしうまくいけば、SARS-2ウイルス以外のウイルス感染症にも有効なアプローチとなるだろう。
2:簡便・安価な感染セルフテスト
感染症の場合、感染者の隔離が原則である。新型コロナのパンデミックが始まった当初は、発症した患者がいれば感染経路を調査し、接触した人たちをPCR 検査し、感染陽性者は隔離することが行われた。しかし、感染が広範になると調査も検査も間にあわなくなった。さらには、発症しても(自己判断で)軽症のようなら調査も検査もしません、という呆れるような事態となってしまった(注15)。
ネックは検査法である。もし、自分で、頻繁に、簡単に、感染検査できたら、事態はがらりと変わる。ウイルスタンパク質を高感度で検出する「抗原検査法」が実用化されたが(注16)、遅すぎたうえに高価であまり威力を発揮できなかった。たとえば、感染地域の住民全員が2,3日毎に3分で感染の有無を調べることができたら、ほとんどリアルタイムで感染の広がりが分かり、必要な隔離(入院、自宅待機、など)が実行できて、今回不可能であったウイルスの封じ込め・消滅が期待できる。それには抗原検査(ウイルスRNA検出でもいい)の値段を1回100円以下にする必要がある。難しいように見えるが、目標をもって複数の有能な研究チームが十分な予算を得て追究すればできるのではないだろうか。
注釈一覧
注1
https://www.worldometers.info/coronavirus/?zarsrc=130による。無症状の人をふくめれば感染者はこの倍以上、過剰死亡数からの推定によると、死者は1600万人にのぼる(Msemburi, W. et al. The WHO estimates of excess mortality associated with the COVID-19 pandemic. Nature 613, 130–137 (2023))。
注2
NIH(アメリカ国立衛生研究所)は、新型コロナパンデミックの科学的および科学行政の検証を行っている(Collins F., et al, The NIH-led research response to COVID-19. Investment, collaboration, and coordination have been key Science 379, 441-443 (2023))。日本では内閣官房が「新型コロナウイルス感染症対応に関する有識会議」を設けてこの間の政府厚生省の行政施策を振り返っている。しかし、どちらも、各々の施策が良かったのかどうかの具体的批判的検討はあまりなされていないので退屈な検証となっている。
注3
Furukawa NW. et al., Evidence Supporting Transmission of Severe Acute Respiratory Syndrome Coronavirus 2 While Presymptomatic or Asymptomatic. Emerging Infectious Diseases • www.cdc.gov/eid • Vol. 26, No. 7, July 2020
Rasmussen AL, Popescue SV., SARS-CoV-2 transmission without symptoms Science (2021) 371, 1206-1207
Monod M, et al., Age groups that sustain resurging COVID-19 Science (2021) eabe8372 26 March
Sanada T., et al Serologic survey of IgG against SARS-CoV-2 among hospital visitors without a history of SARS-CoV-2 infection in Tokyo, 2020-2021 Journal of Epidemiology (2022) 32, 105-111
Shaman J., An estimation of undetected COVID cases Nature (2021) 590, 38-39
また、感染して発症するまでの潜伏期間(その間にも他人に感染させる)が長い感染症の場合も流行を抑えるのは容易ではない。HIV(初期発熱などの回復の後~10年で主症状)、梅毒(~3週間)、結核(半年-2年orlonger)など。新型コロナの場合は潜伏期間は~3日だった。
注4
唾の飛沫は空気中で多かれ少なかれ水分を失って飛沫核となる。したがって、飛沫核による感染と言った方が正確だろうが、ここでは単に飛沫と呼ぶ。詳しくは顧問室の窓「論文から考える新型コロナの感染抑制」(2021.9.18)
注5
たとえば(Scheuch G. breathing is enough for the spread of Sars-Cov-2 DOI: 10.1089/jamp.2020.1616)。「空気感染」を主張して大きな影響を持った論文(C. C. Chan, et al., Airborne Transmission of respiratory viruses. Science, 373, 27 August 2021)では、直径0.1 mmの唾粒子による感染まで「空気感染」としている。これでは唾飛沫感染と変わらない。
注6
教会において讃美歌を歌う歌手(感染源)から15m離れた人が感染した、だから空気感染だ、という論文があった(Katelaris et al, Epidemiologic Evidence for Airborne Transmission of SARS-CoV-2 during Church Singing, Australia, 2020 Emerg Infect Diseases 27, 1677-1680, June 2021)。しかし、その歌手は3.5mの高さの聖歌隊のロフトの上から参加者に向かって歌ったので、唾飛沫は落下するまでに長い距離を飛んだと考えられる。
韓国のあるマンションで10階のある部屋から始まって、その上下階の部屋に感染者がでたという論文がある。各階の浴室には排気口があり、1階から屋上まで貫く垂直のダクトに連結していたので、感染者の垂直分布はそのダクトを通じた空気感染だろう、と論文著者は示唆する(Hwang S. E., et.al., Possible aerosol transmission of COVID-19 associated with an outbreak in an apartment in Seoul, South Korea, 2020. Int. J. Infect. Dis.104, 73–76 (2021))。しかし、浴室でシャワーを浴びている時に唾飛沫が生じれば多くの水飛沫とともに唾飛沫は乾燥せずにダクトを通じて上下の階の浴室に運ばれるので唾飛沫による感染と考えることも十分に可能である。
注7
Lewis D. Covid-19 rarely infects through surfaces. So why are we still deep cleaning? Nature (2021) 591, 26-28
注8
Cheng Y., et al., Face masks effectively limit the probability of SARS-CoV-2 transmission Science 372, 1439–1443 (2021)
Ueki H., et al., Effectiveness of Face Masks in Preventing Airborne Transmission of SARS-CoV-2 mSphere 2020 Oct 21; 5(5):e00637-20. doi: 10.1128/mSphere.00637-20.
注9
Kratzel A, et al., Inactivation of Severe Acute Respiratory Syndrome Coronavirus 2 by WHO-Recommended Hand Rub Formulations and Alcohols Emerging Infectious Diseases • www.cdc.gov/eid • Vol. 26, No. 7, 1592-1595 July 2020
ただし、北里大学片山和彦教授らの2020年4月17日プレスリリースによると、Sars-2ウイルスを不活化するにはエタノール30%ではだめで、50%が必要という。
注10
Lu Y., et al., Real-world Effectiveness of mRNA COVID-19 Vaccines Among US Nursing Home Residents Aged ≥65 Years in the Pre-Delta and High Delta Periods Open Forum Infectious Diseases 2024 Jan 29. hppts://doi.org/10.1093/ofid/ofae051
注11
Aschwanden C. Why herd immunity for covid is probably impossible Nature (2021) 591, 520-522. Vaccinationsによるherd immunity〈集団免疫〉は難しい、という内容。
注12
Sanada T., et al. Antibody response to third and fourth BNT162b2 mRNA booster vaccinations in healthcare workers in Tokyo, Japan.J. Infection and Chemotherapy. 2023 Mar;29(3):339-346
Amanatidou E, et al., Breakthrough infections after COVID-19 vaccination: Insights, perspectives and challenges Metabolism Open 14 (2022) 100180
注13
Altmann DM., Boyton RJ., COVID-19 vaccination: The road ahead. Science (2022) 375, 1127–1132
Vipin M. Vashishtha & Puneet Kumar The durability of vaccine-induced protection: an overview, Expert Review of Vaccines, (2024) 23:1, 389-408, DOI: 10.1080/14760584.2024.2331065
注14
Chaturvedi S., et al., Identification of a therapeutic interfering particle—A single-dose SARS-CoV-2 antiviral intervention with a high barrier to resistanc Cell 184, 6022–6036, December 9, 2021
Ye, T. et al.Inhaled SARS-CoV-2 vaccine for single-dose dry powder aerosol immunization Nature 624, 630–638 (2023) Xing Z & Jeyanathan M. A next-wave inhalable dry powder COVID vaccine Nature (2023) 624, news and views 532-534
注15
「PCR 検査の原則適応は、入院治療の必要な肺炎患者で、ウイルス性肺炎を強く疑う症例とする。軽症例には基本的にPCR 検査を推奨しない。時間の経過とともに重症化傾向がみられた場合にはPCR法の実施も考慮する」日本感染症学会・日本環境感染学会の合同声明(2020.4.2)
注16
Guglielmi G. Fast coronavirus tests are coming Nature (2020) 585, 496-498
Service RF., Fast, cheap tests could enable safer reopening Science (2020) 369, 608-609
![[科学のコンサートホール]BRH JT生命誌研究館](/common/img/logo.svg)

